בקע חוזר
הופעה מחדש של בקע באזור שבו כבר בוצע תיקון בעבר מכונה "בקע חוזר". זהו מצב המעורר לעיתים קרובות תסכול וחשש בקרב המטופלים. אבחון מדויק חיוני להבנת הגורמים לחזרת הבקע ולהערכת הצורך בטיפול, שכן הגישה הטיפולית מותאמת אישית לכל אדם בהתאם למצבו הבריאותי, לאנטומיה שלו ולחומרת התסמינים.
מהו בקע חוזר ומדוע הוא מופיע?
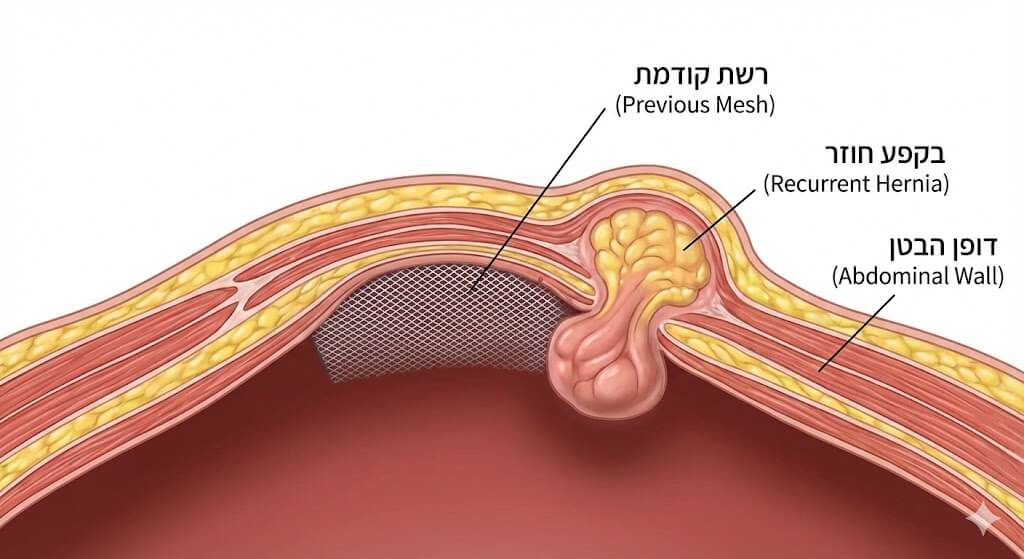
בקע חוזר (Recurrent Hernia) הוא מצב שבו בקע שתוקן בניתוח בעבר מופיע שוב באותו המיקום האנטומי או בסמוך לו. חזרת הבקע אינה מעידה בהכרח על כישלון מוחלט של הטיפול הקודם, אלא משקפת את המורכבות הדינמית של דופן הבטן ושל תהליכי הריפוי בגוף.
מה גורם לבקע לחזור?
השאלה המטרידה מטופלים רבים היא "מה השתבש?". בעולם הרפואה נהוג לבחון את מנגנון ההישנות (Mechanism of Recurrence), שלרוב מורכב משילוב של מספר גורמים:
- טכניקה ניתוחית: לעיתים הכשל נובע מהנחה לא אופטימלית של הרשת (למשל, חפיפה קטנה מדי עם הרקמה הבריאה), מתח רב מדי על קווי התפר, או תזוזה (מיגרציה) של הרשת ממקומה המקורי לפני שהספיקה להתקבע ולהיטמע ברקמה בצורה מלאה.
- חוזק דופן הבטן ויכולת הריפוי הטבעי: הגוף משתמש ב"חומרי בניין" טבעיים (כמו חלבון הקולגן) כדי לחזק את השרירים ורקמות החיבור שתומכות בבטן. ישנם אנשים בעלי נטייה גנטית לייצור רקמה חלשה יותר, מה שהופך את אזור הניתוח למקופח ומועד לקרעים חוזרים. גם הגיל משחק תפקיד, שכן ככל שאנו מתבגרים, היכולת הטבעית של הגוף לשקם ולחזק את דופן הבטן פוחתת.

חזרה מוקדמת מול מאוחרת: מה ההבדל?
עיתוי הופעת הבקע החוזר (או ההישנות) נותן למנתח רמזים קליניים חשובים לגבי סיבת הכשל ותכנון הטיפול הבא:
- חזרה מוקדמת (שבועות עד חודשים מהניתוח): מעידה בדרך כלל על בעיה מכנית או טכנית שהתרחשה סמוך לזמן הפרוצדורה, כגון היפרדות מוקדמת של התפרים, זיהום באתר הניתוח שמנע מהרשת להיטמע ברקמה, או מאמץ פיזי חריג ופתאומי בתקופת ההחלמה הקריטית.
- חזרה מאוחרת (שנים לאחר הניתוח): מצביעה לרוב על תהליך הדרגתי של שחיקת הרקמות מסביב לתיקון הישן. במקרים אלו, הרשת עצמה עשויה להישאר תקינה, אך "המעטפת" הטבעית של הגוף נחלשה עם השנים בשל תהליכי הזדקנות או שינויים כרוניים בלחץ התוך-בטני.
מי נמצא בסיכון? דמוגרפיה ופרופיל גורמי סיכון
שכיחותו של בקע חוזר אינה אחידה והיא משתנה באופן משמעותי בהתאם לגיל המטופל, למינו ולסוג הבקע המקורי. הבנת הנתונים הדמוגרפיים מסייעת למנתחים להעריך מראש את מורכבות התיקון הנדרש ולתפור תוכנית טיפול אישית המפחיתה את הסיכוי להישנות נוספת.
הבדלים בין גברים, נשים וילדים
למרות שבקע יכול להופיע אצל כל אחד, מנגנוני ההישנות והשכיחות שלהם שונים בין קבוצות האוכלוסייה:
- גברים: בקרב גברים קיימת השכיחות הגבוהה ביותר של בקעים (בעיקר בקע מפשעתי), ולכן הם מהווים את מרבית המקרים של בקע חוזר. מעבר לגורמים הפיזיולוגיים, אצל גברים קיימת השפעה משמעותית של בעיות במתן שתן (כמו פרוסטטה מוגדלת), הגורמות למאמץ יתר ותורמות ללחץ תוך-בטני גבוה שמחליש את התיקון.
- נשים: אצל נשים, בקעים חוזרים מופיעים לעיתים קרובות בעקבות הריונות או לאחר ניתוחים קיסריים (לרוב כבקע בצלקת ניתוחית). הלחץ העצום המופעל על דופן הבטן בזמן ההיריון עשוי להחליש תיקון קיים. כמו כן, נשים סובלות יותר מבקע פמורלי (ירכי), שבו אחוזי החזרה עלולים להיות גבוהים אם האבחון הראשוני לא היה מדויק.
- ילדים: חזרת בקע אצל ילדים היא אירוע נדיר ביותר (פחות מ-1%). בניגוד למבוגרים שאצלם מדובר בשחיקת רקמה, אצל ילדים הכשל נובע בדרך כלל מסיבות אנטומיות מולדות או מבעיה טכנית נקודתית בסגירת הקשר במהלך התיקון הראשוני.
גורמי סיכון אישיים ומצבים רפואיים
מעבר למאפיינים הדמוגרפיים, קיימת רשימה של "מעלי סיכון" המשפיעים ישירות על איכות הריפוי ועמידות התיקון הניתוחי:
- עישון: נחשב לאחד מגורמי הסיכון המשמעותיים ביותר. הניקוטין פוגע בכלי דם קטנים ומאט את קצב ריפוי הרקמה סביב הרשת, מה שמונע ממנה להיטמע בגוף כראוי ומעלה את הסיכון לכשל מכני.
- סוכרת לא מאוזנת: חלה הפוגעת באיכות הרקמות ובמערכת החיסונית, מה שמעלה משמעותית את הסיכון לזיהומים מקומיים המחלישים את התיקון הקיים.
- מחלות ריאה ושיעול כרוני: מטופלים הסובלים משיעול כרוני (כמו ב-COPD) מפעילים "מכות" לחץ חוזרות ונשנות על אזור התיקון, מה שעלול להוביל לפריצה מחודשת של הבקע לאורך זמן.
- השמנת יתר: עודף משקל יוצר מתח קבוע על דופן הבטן. בדומה לבלון מנופח מדי, נקודות התורפה (אזורי הניתוח הקודמים) הן הראשונות להיכנע ללחץ התוך-בטני.
- שימוש בסטרואידים: תרופות אלו עלולות להחליש את רקמות החיבור ולהאט משמעותית את תהליך ההחלמה ובניית הרקמה החדשה, מה שמגביר את הסיכון להישנות מוקדמת.
- גיל שלישי: עם השנים, חלה ירידה טבעית ברמת האלסטיות של הרקמות וביכולת ייצור הקולגן. תיקון בקע בגיל מבוגר דורש התייחסות מיוחדת ליכולת הריפוי האיטית יותר של הגוף.
הקשר בין סוג הבקע המקורי לסיכויי החזרה
קיים שוני משמעותי בין סוגי הבקעים השונים בכל הנוגע לסיכויי ההישנות שלהם. המיקום האנטומי של הבקע הראשוני ושיטת הניתוח שבה השתמשו בפעם הראשונה הם הגורמים המנבאים החזקים ביותר לשאלה האם הבקע יופיע שוב.
איזה בקע נוטה לחזור יותר?

הסטטיסטיקה הרפואית מצביעה על הבדלים ברורים בסיכויי החזרה בהתאם לסוג הבקע הראשוני:
- בקע מפשעתי: נחשב לאחד התיקונים העמידים ביותר ברפואה המודרנית. כאשר הניתוח מבוצע בטכניקה נכונה ועם שימוש ברשת, סיכויי החזרה נמוכים מאוד ועומדים לרוב על 1% עד 3% בלבד.
- בקע טבורי ואפיגסטרי: בקעים במרכז דופן הבטן נוטים לחזור בשיעור של 5% עד 10%. הסיכון עולה במקרים של השמנת יתר או כאשר התיקון הראשוני בוצע באמצעות תפרים בלבד ללא רשת.
- בקע סרעפתי: זהו בקע מורכב יותר לתיקון בגלל מיקומו בפתח הסרעפת. אחוזי החזרה בבקעים גדולים יכולים להגיע ל-15% עד 25%. כאן הדיוק של מערכת הדה-וינצ'י והשימוש ברשתות ביולוגיות או סינתטיות הם קריטיים להפחתת הסיכון.
- בקע בצלקת ניתוחית: זהו הבקע המאתגר ביותר מבחינה סטטיסטית. מכיוון שהאזור כבר נחלש בעבר כתוצאה מניתוח קודם, אחוזי החזרה כאן הם הגבוהים ביותר ויכולים לנוע בין 15% ל-30%. במקרים אלו, המומחיות של המנתח והשימוש בטכנולוגיה מתקדמת הופכים לקריטיים למניעת הישנות נוספת.
כיצד סוג התיקון והגישה הניתוחית משפיעים על סיכויי החזרה?
הדרך שבה המנתח בוחר לבצע את התיקון משפיעה ישירות על ה"עמידות" של התוצאה לאורך שנים:
- תיקון בתפרים בלבד: שיטה ישנה שבה מקרבים את קצוות הרקמה ותופרים אותם. היא יוצרת מתח (Tension) רב על האזור, מה שגורם לתפרים "להיחתך" דרך הרקמה עם הזמן ולהוביל לאחוזי חזרה גבוהים במיוחד.
- תיקון עם רשת: השימוש ברשת מאפשר "תיקון ללא מתח" ומשמש כשלד לצמיחת רקמה חדשה וחזקה. כשל בתיקון זה קורה לרוב אם הרשת הייתה קטנה מדי או לא קובעה בצורה אופטימלית.
- הגישה הפתוחה – אתגר ה"שטח המצולק: בגישה זו המנתח עובד דרך חתך חיצוני. בבקע חוזר, עבודה בתוך רקמה מצולקת מקשה על השגת חפיפה טובה של הרשת עם רקמה בריאה, מה שמעלה את הסיכון לכשל חוזר.
- הגישה הזעיר-פולשנית (לפרוסקופית ורובוטית) – יתרון ה"טלאי הפנימי": כאן נכנסים מהצד הפנימי של דופן הבטן ("הצד הנקי"). הרשת מונחת מאחורי הבקע, כך שהלחץ התוך-בטני הטבעי עוזר להדק אותה למקומה במקום לדחוף אותה החוצה.
- מערכת הדה-וינצ'י – הדיוק שמוריד את הסיכון: הניתוח הרובוטי נחשב לדור המתקדם ביותר של הגישה הזעיר-פולשנית. בזכות ראיית 3D וחופש תנועה מלא של כלי הניתוח, המנתח יכול לתפור את הרשת בדיוק מקסימלי גם בזוויות מורכבות ולהפריד הידבקויות מהניתוח הקודם בעדינות, מה שמבטיח כיסוי מלא של אזור התורפה ומפחית דרמטית את סיכויי החזרה.
האבחנה: האם זה באמת בקע חוזר?
האבחנה של בקע חוזר מאתגרת יותר מאבחנה של בקע ראשוני. מכיוון שהאזור כבר עבר שינויים אנטומיים, כולל נוכחות של רקמה צלקתית ורשת מהניתוח הקודם, לא כל נפיחות או כאב מעידים בהכרח על חזרת הבקע.
בקע חוזר מול כאב כרוני או סרומה
לפני שמחליטים על המשך טיפול, על המנתח לשלול מצבים אחרים שעלולים "לחקות" בקע חוזר:
- סרומה (Seroma): זוהי הצטברות של נוזל סטרילי בחלל שבו היה הבקע המקורי. לעיתים הנוזל יוצר בליטה שנראית ומרגישה בדיוק כמו בקע חוזר, אך למעשה אין "חור" חדש בדופן הבטן. ברוב המקרים הנוזל נספג מעצמו עם הזמן.
- כאב כרוני: מטופלים מסוימים חווים כאב באזור הניתוח הישן כתוצאה מגירוי עצבי או הידבקויות של רקמה צלקתית. במקרים אלו, המטופל עשוי לחוש כאב חד ללא נוכחות של בקע פיזי.
- גרנולומה או תגובה לרשת: לעיתים הגוף מייצר רקמה דלקתית סביב הרשת הקודמת או סביב תפרים פנימיים. הדבר עשוי להתפרש כגוש או בליטה, אך דורש טיפול שונה לחלוטין מתיקון בקע.
מתי נסתפק באולטרסאונד ומתי CT הוא הכרחי?
מכיוון שהבדיקה הפיזיקלית (מישוש האזור על ידי הרופא) מוגבלת בגלל הצלקות מהניתוח הקודם, בדיקות ההדמיה הופכות למצפן המרכזי בתכנון הצעד הבא:
- אולטרסאונד: זוהי לרוב הבדיקה הראשונה. היא יעילה לזיהוי נוזלים (כמו סרומה) ויכולה להדגים בקעים קטנים ושטחיים. עם זאת, האולטרסאונד מוגבל ביכולתו לראות מעבר לרשת הקיימת או לזהות בקעים מורכבים יותר.
- סיטי של דופן הבטן: נחשב ל"בדיקת הבחירה" (הבדיקה המדויקת והמקיפה ביותר) באבחון בקע חוזר. ה-CT מאפשר למנתח לבצע "מיפוי" מדויק של האזור:
- לזהות את המיקום המדויק של הפגם (החור) החדש.
- לראות היכן נמצאת הרשת הקודמת והאם היא זזה ממקומה.
- להעריך את כמות וסוג ההידבקויות של המעיים לדופן הבטן.
כדי להבטיח אבחנה מדויקת, במיוחד במקרים של בקעים קטנים או כאלו ש"מתחבאים" בזמן שכיבה, מומלץ לבצע את בדיקת ה-CT כבדיקה דינמית הכוללת תמרון ולסלבה (Valsalva Maneuver). במהלך הסריקה, המטופל מתבקש להפעיל לחץ בטני מכוון (בדומה לפעולת שיעול או מאמץ). טכניקה זו מגדילה משמעותית את רגישות הבדיקה, ומסייעת למנתח להבדיל בצורה ברורה בין בקע חוזר לבין הצטברות נוזלים (סרומה) או רקמה צלקתית – אבחנה קריטית שמונעת ניתוחים מיותרים.
האם כל בקע חוזר מחייב ניתוח?
בניגוד למה שרבים חושבים, גילוי של בקע חוזר אינו מהווה תמיד התוויה מיידית לניתוח. ההחלטה האם לנתח שוב מבוססת על שקלול של חומרת התסמינים, גודל הפגם בדופן הבטן והסיכון האישי של המטופל לפתח סיבוכים.
גישת "המתנה פעילה" (Watchful Waiting)
עבור מטופלים הסובלים מבקע חוזר קטן מאוד שאינו גורם לכאבים או להפרעה בתפקוד היומיומי (מצב המכונה בקע א-סימפטומטי), ניתן לעיתים לאמץ גישה של מעקב רפואי צמוד במקום ניתוח מיידי.
- למי זה מתאים? למטופלים יציבים שבהם תוכן הבקע ניתן להחזרה בקלות לחלל הבטן ואינו גורם לאי-נוחות משמעותית.
- הסטטיסטיקה שמאחורי המעקב: חשוב להבין שמעקב אינו תמיד פתרון קבוע. מחקרים קליניים מצביעים על כך שבין 50% ל-70% מהמטופלים שבוחרים בגישת המעקב יזדקקו בסופו של דבר לניתוח בטווח של 5 עד 10 שנים, בדרך כלל עקב הופעת כאבים או גדילה הדרגתית של הבקע.
- היתרון שבמעקב: דחיית הניתוח מאפשרת למטופל לשפר גורמי סיכון אישיים – כמו ירידה במשקל, הפסקת עישון או איזון סוכרת – ובכך להגיע לתיקון החוזר כשהגוף נמצא במצב אופטימלי לריפוי.
מתי בקע חוזר הופך למצב חירום?
למרות שניתן לעקוב אחר חלק מהבקעים, קיימים מצבים שבהם התיקון הופך להכרחי ודחוף כדי למנוע סיבוכים מסכני חיים כמו כליאת מעי או פגיעה באספקת הדם לאיברים פנימיים:
- כאב עז ופתאומי: כאב בדרגה גבוהה שאינו חולף, במיוחד אם הוא מלווה ברגישות מקומית חזקה למגע מעל הבליטה.
- בקע שאינו ניתן להחזרה: אם הבליטה נשארת בחוץ ואינה נכנסת פנימה גם בזמן מנוחה, שכיבה או בלחיצה עדינה.
- שינוי במראה העור: הופעה של אדמומיות, חום מקומי, גוון כחלחל או כהה מעל אזור הבקע.
- תסמינים של חסימת מעיים: הופעה של בחילות, הקאות, בטן נפוחה וקשיים בהעברת גזים או יציאות.
הטיפול ברשת הקודמת ובחירת רשת חדשה
אחד ההיבטים המורכבים ביותר בתיקון בקע חוזר הוא ההתמודדות עם הרשת שהושתלה בניתוח הראשון. ההחלטה כיצד לנהוג ברשת הקיימת ובאיזו רשת חדשה להשתמש היא קריטית להצלחת התיקון ולמניעת סיבוכים עתידיים.
ניהול הרשת הישנה במהלך הניתוח
בניגוד למה שרבים חושבים, הוצאת הרשת הישנה אינה פעולה אוטומטית. המנתח מקבל החלטה בזמן אמת בהתאם לממצאים בשטח:
- מתי משאירים את הרשת הקודמת? ברוב המקרים, אם הרשת הישנה מוטמעת היטב ברקמות ואינה מזוהמת, המנתח יעדיף להשאיר אותה במקומה כדי לא לגרום נזק מיותר לכלי דם או לעצבים סמוכים בזמן הניסיון להפרידה. במצב כזה, התיקון יתמקד בהנחת רשת חדשה ורחבה יותר שתכסה את אזור הכשל.
- מתי חובה להוציא את הרשת? אם קיים חשד לזיהום כרוני של הרשת, אם הרשת התקמטה בצורה שגורמת לכאב עז, או אם היא "נדדה" וחדרה לאיברים סמוכים, המנתח יבצע הסרה של הרשת הישנה לפני ביצוע התיקון החדש.
טכנולוגיית רשתות מתקדמת לניתוחים חוזרים
תיקון בקע חוזר דורש לעיתים שימוש בחומרים מתקדמים יותר מאשר בתיקון ראשוני, כדי להתגבר על סביבה צלקתית או על סיכון גבוה יותר לזיהום:
- רשתות בעלות ציפוי: רשתות אלו כוללות שכבת הגנה שמונעת מהמעיים להידבק אליהן. הן חיוניות במיוחד בניתוחים חוזרים שבהם הרשת באה במגע ישיר עם איברי הבטן.
- רשתות ביולוגיות או חצי-סינתטיות: במקרים שבהם קיים סיכון גבוה לזיהום או כשיש צורך בעמידות גבוהה במיוחד של דופן הבטן, ניתן להשתמש ברשתות המעודדות צמיחה מואצת של רקמה טבעית של המטופל לתוכן, מה שמייצר תיקון חזק וגמיש יותר.
- התאמת גודל הרשת: בתיקון חוזר מקובל להשתמש ברשת גדולה משמעותית מהפגם המקורי, כדי להבטיח "שולי ביטחון" רחבים על רקמה בריאה וחזקה שעוד לא עברה ניתוח.
האתגר הניתוחי בבקע חוזר והמענה הטכנולוגי
תיקון בקע חוזר נחשב לאחת הפרוצדורות המורכבות ביותר בתחום כירורגיית דופן הבטן. המנתח אינו פוגש אנטומיה אנטומיה במצבה הטבעי והראשוני, אלא שדה ניתוחי שעבר שינויים משמעותיים, מה שדורש מיומנות גבוהה ושימוש בכלים טכנולוגיים המאפשרים דיוק מקסימלי.
התמודדות עם הידבקויות ושינויים אנטומיים
הקושי המרכזי בניתוח חוזר נובע מהצטברות של הידבקויות – רקמה צלקתית שנוצרת לאחר הניתוח הראשון וגורמת לאיברי הבטן (כמו המעיים) להיצמד לדופן הבטן או לרשת הקודמת.
- הפרדת הידבקויות (Adhesiolysis): די לתקן את הבקע בבטחה, על המנתח להפריד בעדינות את תוכן הבקע – שבמקרים רבים מורכב משומן תוך-בטני (אומנטום) ולעיתים גם מלולאות מעי – מהצלקות ומהרשת הישנה. בגישה פתוחה או לפרוסקופית רגילה, פעולה זו כרוכה בסיכון גבוה יותר לפגיעה בשוגג ברקמות ואיברים סמוכים בשל הקושי להפריד בין הצלקת לאיבר.
- שינויים במבנה האנטומי הטבעי: נוכחות של רשת קודמת, תפרים ישנים וצלקות משנה את מבנה השכבות של דופן הבטן. מצב זה יוצר לעיתים "אנטומיה מעוותת" המקשה על המנתח לזהות את "ציוני הדרך" האנטומיים הרגילים. היכולת להבחין בין הרקמה הבריאה לבין האזור הפגוע בתוך המבנה המורכב הזה היא המפתח לביצוע תיקון מדויק שימנע הישנות נוספת.
היתרונות של מערכת דה-וינצ'י בתיקון בקע חוזר
מערכת דה-וינצ'י חוללה מהפכה בטיפול בבקעים חוזרים בזכות היכולת שלה להתגבר על המכשולים הפיזיים שנוצרו בניתוח הראשון:
- ראייה תלת-ממדית בהפרדה גבוהה: המערכת מעניקה למנתח עומק ראייה וכושר הגדלה פי 10. הדבר מאפשר לזהות בבירור כלי דם, עצבים וגבולות רקמה עדינים בתוך האזור המצולק, ולבצע הפרדת הידבקויות בטוחה ומדויקת להפליא.
- כושר תמרון של "פרק כף יד" רובוטי: לזרועות הרובוט יש חופש תנועה מלא. יתרון זה מאפשר למנתח לתפור את הרשת החדשה לדופן הבטן בזוויות מורכבות, מה שמבטיח קיבוע חזק של הרשת ומכסה את כל אזור התורפה בצורה אופטימלית.
- שחזור דופן הבטן: במקרים של בקעים חוזרים גדולים ומורכבים, הרובוט מאפשר לבצע טכניקה מתקדמת הנקראת TAR (שחרור שריר ה-Transversus Abdominis). פעולה זו מאפשרת לשחרר את שכבות השריר העמוקות ("שחרור אחורי") ובכך לסגור פתחים רחבים מאוד ללא מתח על הרקמות – דבר המוריד דרמטית את סיכויי החזרה בהשוואה לכל שיטה אחרת.
- התאוששות מהירה ופחות כאב: מרות מורכבות הניתוח, השימוש בחתכים זעירים ובטכנולוגיה עדינה מפחית את הטראומה לרקמות, מקצר את זמן האשפוז ומאפשר חזרה מהירה יותר לשגרה בהשוואה לניתוח חוזר פתוח.
איתור מנתח
תכירו את הניתוח הרובוטי של דה וינצ'י

מערכת זרועות
הזרועות כוללת מפרקים קטנים, שיודעים לחקות את תנועת כף היד של המנתח ומאפשרות לו טווח תנועה רחב ויכולות לתמרן באזורים צרים ורגישים בדיוק רב. המערכת כוללת מנגנון לביטול הרעד העדין שקיים לנו ביד באופן טבעי.

מערכת ראיית תלת מימד HD D3
הרובוט מצויד מערכת ראיה תלת מימדית מתקדמת, דרכה המנתח רואה את איזור הניתוח בהגדלה וברזולוציה גבוהה, המאפשרים לו לבצע פעולות עדינות ומדויקות.
קונסולת המנתח
הרופא המנתח נמצא לצידך בחדר הניתוח, יושב בקונסולת הניתוח של דה-וינצ', המאפשרת לו שליטה מלאה על מכשור שמשמש לביצוע הניתוח.