ניתוחי ושט
הטיפול הרב תחומי והניתוחי בסרטן וושט
הקדמה
סרטן וושט הינו הסרטן השמיני בשכיחותו. שני הסוגים השכיחים ביותר המהווים מעל ל- 95% מגידולי הוושט הינם squamous cell cancer (סרטן וושט קשקשי) ו- adenocarcinoma (סרטן וושט בלוטי). מרבית המקרים מאובחנים בשלב יחסית מתקדם בשל קושי בבליעה שהולך ומחמיר וירידה במשקל. סימנים אחרים שיכולים להצביע על גידולים בוושט הם כאבים בזמן בליעה, צרידות חדשה, אנמיה או דימום ממערכת העיכול. בשנים האחרונות חלה התקדמות גדולה מאוד בטיפול הכירורגי והתרופתי בסרטן וושט.
מטרת דף המידע הבא הינה לספק מידע בסיסי לגבי גידולי וושט, תהליך האבחון ,והגישה הטיפולית. ינתן דגש מיוחד להיבטים שונים של הטיפול הניתוחי.

אפידמיולוגיה, גורמי סיכון וביטוי קליני
ברמה העולמית סרטן הוושט השכיח ביותר הינו Squamous cell cancer , סרטן זה שכיח במיוחד במדינות מזרח אסיה ודרום מזרח אפריקה. ובדרך כלל מאובחן בחלק האמצעי או ההתחלתי של הוושט. במדינות המערב כולל מדינת ישראל שכיח יותר דווקא הסרטן מסוג adenocarcinoma , השכיחות של גידולים אלו עולה בשנים האחרונות והם בדרך כלל נמצאים בחלק הרחוק של הוושט או במעבר בין הוושט לקיבה.
גורמי הסיכון העיקריים לגידולים מסוג Squamous cell cancer הם עישון וצריכת אלכוהול. גורמי הסיכון ל- adenocarcinoma הם השמנת יתר, רפלוקס ודלקת של הוושט (אזופגיטיס).
בשלבים המוקדמים מאוד של הגידול הוא בדרך כלל לא גורם לסימנים ואבחון מאוד מוקדם מתאפשר רק כאשר מתבצע מעקב צמוד למטופלים עם דלקות בוושט או כאשר מתבצעת בדיקת גסטרוסקופיה מסיבות אחרות. בחלק ממדינות מזרח אסיה (בשל השכיחות הגבוה של Squamous cell cancer) מתבצעת תוכנית סקר לגילוי מוקדם של סרטן וושט על ידי ביצוע בדיקות גסטרוסקופיה אך מדיניות זו לא מקובלת בישראל ובשאר מדינות המערב.
כאשר הגידול מתקדם בדרך כלל הסימנים הכי שכיחים יהיו קושי בבליעה שהולך ומחמיר וירידה במשקל. סימנים נוספים יכולים להיות כאבים בבליעה, צרידות, שיעול, עייפות או דימום ממערכת העיכול.
בכל מקרה כאשר מופעים סימנים של קושי בבליעה ו/או ירידה לא רצונית במשקל יש לפנות לרופא המטפל ולבצע מהר ככל הניתן בדיקת גסטרוסקופיה.
תהליך האבחון
כאשר יש חשד לגידול בוושט נדרש בירור מהיר מאוד על מנת למנוע את המשך ההתדרדרות הקלינית של המטופל ולאפשר לקבוע את תוכנית הטיפול מהר ככל הניתן. יש עדיפות לבצע כבר את שלב הברור במרכז המתמחה בגידולי וושט שכן זה יכול לחסוך זמן רב.
בדרך כלל תהליך הבירור יכלול את הבדיקות הבאות:
גסטרוסקופיה
בדיקה זו היא בדיקת הבחירה במצבים של קושי בבליעה, הבדיקה מאפשרת הסתכלות ישירה לתוך הוושט והקיבה ובמידה ומתגלה ממצא חשוד ניתן לקחת ביופסיה.
Endoscopic ultrasound
בבדיקה זו מבוצע US דרך הגסטרוסקופ, הבדיקה מאפשרת להעריך את מידת החדירה של הגידול לתוך דופן הוושט והאיברים הסמוכים ובמצבים מסוימים גם מעורבות של קשרי לימפה סביב הוושט או הקיבה. בדיקה זו חיונית בעיקר כאשר יתכן שהגידול בשלב מאוד מוקדם.
PET-CT
בדיקה זו הינה בדיקת CT של כול הגוף במהלכה מוזרק גלוקוז המסומן בחומר רדיואקטיבי אותו ניתן לזהות בבדיקה. הבדיקה נועדה לאפשר לקבוע את מידת הפיזור של הגידול והאם קיימת מעורבות אברים נוספים במחלה.
בסוף תהליך הברור יקבע ה- staging המדוייק של הגידול ועל פיו , לאחר דיון רב תחומי יקבע הטיפול.
עקרונות כללים בטיפול בגידולי וושט
גידולי וושט דורשים על פי רוב טיפול מולטידיציפלינרי (רב תחומי) מורכב הדורש שיתוף פעולה צמוד בין גסטרואנטרולוגים, אונקולוגים וכירורגים המיומנים בטיפול במחלה ייחודית זו. ישנה חשיבות גדולה מאוד שהטיפול יתבצע במרכזים בהם קיים צוות מלא היכול לספק את כל מרכיבי הטיפול.
במצבים שבהם הגידול אובחן בשלב מאוד מוקדם וקיימת מעורבות רק של שכבת הרירית של הוושט , שהיא השכבה הפנימית ביותר של הוושט ניתן לבצע טיפול אנדוסקופי בו מבוצעת הכריתה של הגידול בעזרת גסטרוסקופ. המקטע שיוסר ישלח לבדיקה פתולוגית ואם בהערכה פתולוגית אכן הגידול נכרת בשלמותו ושולי הכריתה נקיים, המטופל לא יזדקק לטיפול המשך אלא למעקב בלבד.
כאשר בוצעה כריתה אנדוסקופית אך גבולות הכריתה מעורבים בגידול המטופל יזדקק ברוב המצבים לניתוח לכריתה אונקולוגית של אזור שארית הגידול.
כאשר הגידול מערב יותר מאשר את הרירית של הוושט או כאשר יש מעורבות של קשרי לימפה סביב הוושט או הקיבה המטופל יזדקק על פי רוב לטיפול מולטידיסציפלינרי הכולל טיפול ססטמי (תרופתי) טרום ניתוחי, ניתוח ולאחריו המשך סדרת טיפול ססטמי.
ככלל במצבים בהם הגידול הוא מסוג של adenocarcinoma הטיפול יכלול סדרת טיפולים של משלב כימותרפיה ואימונותרפיה לאחר מכן ניתוח ואז המשך סדרת טיפולים כימותרפיים ואימונותרפיים, ולאחריה השלמת טיפול אימונותרפיה עד לשנה מהניתוח.
כאשר הגידול הינו מסוג של Squamous cell cancer אזי הטיפול הינו טיפול קרינתי בשילוב עם כימותרפיה למשך 5.5 שבועות, לאחריו תוערך מידת התגובה לטיפול ויוחלט האם מתאים לניתוח (ולאחריו טיפול אימונותרפי למשך שנה) או במקרים של תגובה מלאה לטיפול הכימוקרינתי, ניתן יהיה לשקול במצבים מסוימים המשך מעקב בלבד (בעיקר במטופלים מבוגרים או בכאלו עם מחלות רקע נוספות משמעותיות).
כאשר הגידול מאובחן בשלבים מאוחרים יותר בהם יש פיזור גרורתי אז הטיפול יהיה אונקולוגי בלבד.
ניתוחים לגידולים של הוושט
ניתוחים להסרה של גידולים בוושט נחשבים לאחד הניתוחים האונקולוגים המסובכים ביותר שקיימים. יש לכך מספר סיבות. הראשונה היא שהוושט הינו איבר צינורי ישר העובר בין שלושה מדורים שונים בגוף – הצוואר, החזה והבטן ולכן נדרשת מיומנות ושליטה בביצוע ניתוח בכל אחד מאתרים אלה. הסיבה השניה היא שבניתוח צריך גם להקפיד על עקרונות אונקולוגיים ולהשיג גבולות כריתה רחוקים מהגידול וגם לבצע שחזור מורכב של מערכת העיכול. השחזור מתבצע על פי רוב על ידי הפיכת הקיבה לצינור מאורך אותו מעלים עד לנקודת הכריתה של הוושט ומחברים בין צינור הקיבה לוושט. לעיתים רחוקות נדרש שחזור של הוושט בעזרת המעי הדק או המעי הגס. לאור מורכבות הניתוח מומלץ מאד שיבוצע בידי כירורג המתמחה בסוג הניתוחים הזה.
סוגי הניתוחים השונים
ככלל סוג הניתוח נקבע בהתאם למיקום של הגידול.
גידול המערב את הוושט האמצעית והעליונה דורש כריתה מלאה של הוושט. הניתוח מתבצע בחזה, בבטן ובצוואר. צינור הקיבה שמשמש לשחזור הוושט מועלה כל הדרך מהבטן לצוואר ומתבצע חיבור בין צינור הקיבה לבין הוושט הצווארי. ניתוח זה נקרא McKeown esophagectomy
גידול המערב את הוושט הדיסטלית או את מעבר וושט קיבה דורש בדרך כלל רק כריתה של הוושט הדיסטלי ושל החלק הפרוקסימלי של הקיבה. ניתוח זה יתבצע בדרך כלל רק בבטן ובחזה. הניתוח נקרא- Ivor-Lewis esophagectomy
במצבים שבהם הגידול מערב את הוושט הדיסטלית וחלק משמעותי של הקיבה יתכן שצריך יהיה לבצע כריתה מלאה או תת מלאה של הקיבה ושל הוושט הדיסטלי. במצב זה שחזור מערכת העיכול יהיה או בעזרת צינור קיבה קצר מאוד או במצבים שבהם נדרשה כריתה מלאה של הקיבה , אז השחזור יבוצע על ידי מעי דק בניתוח שנקרא Roux-en-Y distal esophagectomy and total gastrectomy
כל אחד מהניתוחים האלו יכול להתבצע בגישה פתוחה או בגישה זעיר פולשנית.
הגישות הניתוחיות לביצוע ניתוחי וושט
כיום מקובלות מספר גישות לביצוע ניתוחי וושט:
- ניתוח פתוח (Thoracotomy / Laparotomy): גישה זו היתה נהוגה שנים רבות. בניתוח זה מבוצע חתך גדול בבטן (laparotomy) וחתך גדול בין הצלעות (thoracotomy). גישה זו מאפשרת ביצוע בטוח של הניתוח תוך וידוא שמבוצעת כריתה מלאה של הגידול והסרה של כל קשרי הלימפה סביב הוושט והקיבה. החסרון הוא שגישה זו כרורכה בדך כלל בתהליך החלמה ממושך ועלולה לעכב משמעותית את מתן הטיפול הפוסט ניתוחי.
- ניתוח זעיר-פולשני (תורקוסקופיה / לפרוסקופיה): ניתוח זה מתבצע בעזרת חתכים קטנים בבטן ובחזה דרכם מחדיר המנתח מצלמה וכלי עבודה המאפשרים להלשלים את הניתוח. היתרון הגדול של גישה זו היא שכאשר הניתוח מתבצע ולא נגרמים סיבוכים משמעותיים אזי תהליך ההחלמה בדרך כלל מהיר וטוב. גישה זו מפחיתה את הטראומה לגוף אך מוגבלת ביכולת התמרון בחללים צרים כמו החזה והמייצר (מידאסטינום). ניתוחי וושט דורשים עבודה מאוד מדוייקת ועדינה ולכן לפעמים הגישה הזעיר פולשנית יכולה לבוא על חשבון אחיזה עדינה של הרקמות, שימור מיטבי של כלי דם שקריטיים לתהליך ההחלמה וביצוע פחות מדוייק של חלק משלבי הניתוח. גורמים אלו עלולים לגרום לסיבוכים מאוד משמעותיים.
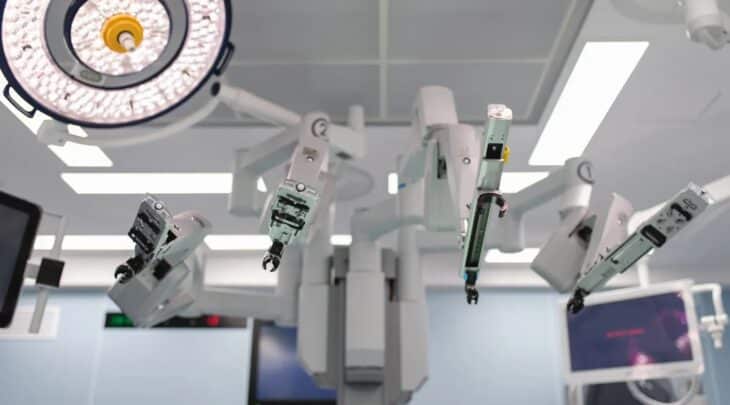
- ניתוח רובוטי (בסיוע רובוט דה וינצ'י): בדומה לניתוח הזעיר פולשני גם ניתוח זה מתבצע בעזרת חתכים קטנים בלבד דרכם מחדיר המנתח את זרועות הרובוט לגופו של המנותח. לאחר החדרת הזרועות המנתח יושב על קונסולה מיוחדת בעזרתה הוא יכול להפעיל את המצלמה ואת הכלים השונים בצורה מאוד מדוייקת. היתרון המרכזי של גישה זו הוא שהיא משלבת בין גישה המאפשרת טראומה מינימלית לגוף לבין גישה המאפשרת למנתח שליטה מלאה ומדוייקת מאוד ברקמות המנותחות. יתרון זה מושג על ידי כך שהמצלמה של הרובוט מאפשרת ראייה תלת מימדית מצויינת , והזרועות של המכשירים מאפשרים מרחב תנועה גדול ועדין שלא מתאפשר בגישה הזעיר פולשנית הרגילה. באופן ספציפי בניתוחי וושט זה מאפשר כריתה מלאה של הגידול וקשרי הלימפה, דיסקציה מדוייקת ובטוחה במרחב הצר של המידיאסטינום, שימור מיטבי של כלי הדם הקריטיים ליצירת צינור קיבה מתפקד וביצוע השקה מדוייקת מאוד בין הוושט לצינור הקיבה. הגישה הרובוטית מאפשרת החלמה מהירה מאוד תוך שמירה על שיעור סיבוכים נמוך. במרכזים בם מבוצעים הניתוחים בגישה רובוטית נהוג בדרך כלל ליישם מהלך פוסט ניתוחי מהיר מאוד בו המטופלים יכולים להתחיל לאכול בין יום 3 ל- 5 אחרי הניתוח ורבים מהם משוחררים לביתם תוך 6 עד 8 ימים אחרי הניתוח.
פרוט יתרונות ספציפיים של הגישה הרובוטית
- דיוק כירורגי בסביבה צפופה: הזרועות הרובוטיות מאפשרות תמרון עדין ומדויק במיוחד בתוך חלל החזה (המדיאסטינום), בסמוך לאיברים קריטיים כמו הלב, אבי העורקים וקנה הנשימה, מבלי לפגוע בהם.
- הפרדת קשריות לימפה (Lymphadenectomy): במקרה של ניתוח אונקולוגי (סרטן), הראייה התלת-ממדית וההגדלה המשמעותית מאפשרות למנתח לזהות ולהסיר בלוטות לימפה נגועות ביסודיות רבה יותר.
- חיבורים מדויקים (השקות): בניתוחי כריתה שבהם נדרש לחבר את הקיבה לוושט הנותר, הגמישות של המפרקים הרובוטיים מאפשרת תפירה בטוחה והדוקה יותר, מה שמפחית את הסיכון לדלף.
- שימור מיטבי של כלי הדם של הקיבה: בניתוח וושט מיצרים על פי רוב צינור קיבה שמטרתו לשחזר את הוושט שנכרת, כדי שצינור קיבה זה יוכל להגיע לחזה או לצוואר משחררים את הקיבה ממריבית כלי הדם שמקבעים אותה לבטן. כלי הדם היחיד שבסופו של דבר מספק את כל הקיבה הוא עורק שרץ לאורך העקומה הגדולה של הקיבה ( gastroepiploic artery) , הניתוח הרובוטי מאפשר לשמר את עורק זה בצורה מיטביצת ועל ידי כך להבטיח אספקת דם תקינה לצינור הקיבה. דבר זה מפחית מאוד את שיעור סיבוכי ההשקה ובעיקר הדליפות שהן הסיבוך המשמעותי השכיח ביותר אחרי ניתוחי וושט.
ההכנה לניתוח
רוב ניתוחי הוושט לכריתה של גידולים מבוצעים היום לאחר שהמטופל קיבל טיפול כימותרפי או כימוקרינתי מקדימים לניתוח. בדרך כלל הניתוח יבוצע 4-6 שבועות לאחר סיום הטיפול.
בפרק הזמן שבין סיום הטיפולים לבין הניתוח ההכנה החשובה ביותר הינה חיזוק הגוף ושני המרכיבים העיקרים הינם פעילות גופנית ותזונה מלאה. בתקופה שעד הניתוח מומלץ לבצע כמה שיותר פעילות גופנית מתונה כגון הליכה, התעמלות, רכיבה על אופניים או שחיה. כמו כן חשוב להקפיד על תזונה מיטבית המכילה כמות מספקת של קלוריות, חלבונים, שומנים וויטמינים. הקפדה מיטבית על תזונה ופעילות תביא אותך מוכן ככל הניתן לניתוח ועשויה לשפר מאוד את תהליך ההחלמה.
בתום הטיפול הטרום ניתוחי מתבצעת הערכת תגובה לטיפול בבדיקת PET ווידוא שלא התפתחה מחלה באתרים מרוחקים. בנוסף יתכן שתדרש לבצע בדיקות נוספות כגון אקו לב, ותפקודי נשימה.
הניתוח עצמו
כעקרון משך הניתוח והשלבים הספציפיים שלו תלויים בגישה הניתוחית שנבחרה.
ככלל ניתוח וושט הוא ניתוח יחסית ארוך הנמשך בדרך כלל כ 4-6 שעות. הניתוח מבוצע בהרדמה מלאה, בתחילתו מוחדר קטטר שתן ובחלק מהמקומות מקובל להחדיר קטטר אפידורלי למניעת כאבים.
ניתוח טיפוסי בדרך כלל מחולק לשלב ביטני, ושלב טורקלי (של בית החזה) ולעיתים גם שלב צווארי.
להלן פרוט קצר על השלבים העיקריים- את השלבים הבאים: המטופל מורדם בהרדמה כללית מורכבת, המאפשרת הנשמה של ריאה אחת בלבד בכל פעם, כדי לאפשר למנתח לעבוד בחלל החזה הנגדי.
- שלב ביטני- בשלב זה מבצעים הפרדה של הוושט הביטנית והמידיאסטינאלית, דיסקציה של קשרי לימפה סביב הקיבה, ניתוק של הקיבה ממרבית כל הדם שלה ויצירת צינור קיבה שבהמשך ישמש לשחזור הוושט.
- שלב טורקלי- בשלב זה מתבצעת הפרדה של הוושט בחזה ודיסקציה של קשרי לימפה סביב הוושט. כאשר הגידול הינו בוושט הדיסטלי אזי לאחר הפרדה של הוושט עד גובה וריד האזיגוס תתבצע כריתה של הוושט , העלאה של צינור הקיבה לחזה והשקה של הקיבה לוושט.
- שלב צווארי- שלב זה מבוצע רק כאשר נדרשת כריתה מלאה של הוושט. מתבצע שחרור של הוושט הצווארי וכחיתוך שלו, לאחר מכן מתבצעת העלה של הקיבה עד הצוואר וחיבור שלה לוושט הצווארי.
בסוף הניתוח בדרך כלל תוחדר זונדה, נקז חזה, לפעמים גם נקז ביטני ובחלק מהמקומות גם צינור האכלה שמוחדר למעי (feeding jejunostomy)
ההתאוששות לאחר ניתוח וושט
ההחלמה מניתוח וושט היא תהליך הדרגתי שהקצב שלו מאוד מושפע מהגישה הניתוחית שנבחרה. כאשר הניתוח מבוצע בטכניקה פתוחה בדרך כלל תהליך ההחלמה בבית החולים ימשך בין שבועיים ל- 4 שבועות. לעומת זאת בגישה הרובוטית בחלק מהמרכזים מקובל לבצע פרוטוקול פוסט ניתוחי מאוד מזורז.
הפרוטוקל הפוסט ניתוחי לאחר ניתוחי וושט רובוטיים בדרך כלל כולל את השלבים הבאים (לוחות הזמנים מבוססים על הפרוטוקול הפוסט ניתוחי של בית חולים רמב"ם).
- יום לאחר הניתוח- המטופל יתחיל לרדת מהמיטה והצוות יסייע לו להתחיל ללכת במחלקה, הניוד אחרי הניתוח מאוד משמעותי למניעת סיבוכים ולהאצת ההחלמה.
- ביום 2-3 אחרי הניתוח בדרך כלל יוצאו הקטטר שתן והזונדה.
- ביום 3-5 לאחר הניתוח בדרך המטופל יתחיל לאכול כלכלה נוזלית.
- ביום 5-6 אחרי הניתוח הנקז חזה יוסר.
- ביום 6-8 אחרי הניתוח המטופל ישוחרר לביתו כאשר הוא ניזון מכלכלה דיסתית.
- 2-3 שבועות אחרי הניתוח המטופל יגיע לביקורת מרפאתית ואם מצבו מאפשר הו איעבור באופן הדרגתי ללכלכה רגילה
- 4-6 שבועות אחרי בהתאם לקצב התאוששתו המטופל יהיה מוכן והמשך הטיפול האונקולוגי.
כמובן שיתכנו שינויים בפרוטוקול זה בהתאם למצבו של המטופל ולקצב ההחלמה הספציפי. ההתקדמות בין השלבים נקבעת בהתאם למצב המטופל ולצילומי חזה ובדיקות דם שמבוצעות על בסיס יומי.
בנוסף הפרוטוקול הפוסט ניתוחי משתנה מאוד עם מתפתחים סיבוכים פוסט ניתוחיים.
הסיבוכים העיקריים הינם-
- דלף מההשקה (Anastomotic Leak): הסיבוך המשמעותי ביותר. מצב שבו החיבור שיצר המנתח בין הוושט לקיבה אינו אטום לחלוטין, ותוכן דולף לחלל החזה או הצוואר. לרוב דורש טיפול אנטיביוטי, ניקוז ולעיתים התערבות ניתוחית חוזרת.
- סיבוכים נשימתיים: דלקת ריאות או קשיי נשימה
- היצרות ההשקה (Stricture): חודשים לאחר הניתוח, הצלקת באזור החיבור עלולה להתכווץ ולהקשות על בליעה. מצב זה מטופל לרוב בהרחבה אנדוסקופית פשוטה.
- פגיעה בעצב של מיתרי הקול (recurrent laryngeal nerve) – סיבוך זה אופייני יותר לניתוחים הכוללים שלב צווארי. במידה וזה נגרם מתפתחת צרידות ועלול להיפגע מנגנון הבליעה.
המשך תהליך ההחלמה וחזרה לפעילות
ניתוח וושט הינו ניתוח גדול ומורכב הדורש תהליך החלמה יחסית ארוך.
המרכיב העיקרי שדורש הסתגלות הינו נושא התזונה. בשלב הראשון הכלכלה היא נוזלית אחר כך דיסתית ורק אחר כך מתבצע מעבר הדרגתי לכלכלה רגילה. בכל מקרה אחרי הניתוח המטופל אינו יכול לאכול ארוחות גדולות וזקוק ל 6-8 ארוחות קטנות במשך היום. חשוב מאוד להקפיד על כלכלה עשירה בקלוריות, חלבונים, ויטמינים ושאר מרכיבי המזון.
על פי רוב בשבועות הראשונים נצפית ירידה מסוימת במשקל ולאחר מכן המשקל מתייצב.
לעיתים אחרי הניתוח המטופל סובל מעייפות וחולשה וחשוב מאוד לחזק את הגוף על ידי חזרה הדרגתית לפעילות גופנית מלאה.
כמו כן אחרי הניתוח המטופלים עלולים לסבול מרפלוקס ולכן מומלץ לקחת טיפול נוגד חומציות כגון נקסיום או אומפרדקס וכן להימנע מאכילה שעתיים לפני ההליכה לישון .
החלמה מלאה ומהירה מהניתוח חשובה ביותר שכן היא מאפשרת למטופל להשלים את כל פרוטוקול הטיפול האונקולוגי דבר שמשפר מאוד את סיכויי הריפוי שלו.
לסיכום-
ניתוחי וושט אונקולוגיים הינם מהניתוחים המורכבים ביותר שיש. חשוב מאוד לוודא שמטופלים במרכז הכולל צוות רב תחומי של אונקולוגים, גסטרואנטרולוגים וכירורגים המתמחים בטיפול בגידולי וושט. בשנים האחרונות חלה התפתחות משמעותית הן בטיפול האונקולוגי והן בטכניקות הניתוחיות בדגש על כירורגיה רובטית , דבר המשפר מאוד את תהליך ההחלמה וסיכויי הריפוי.
דף מיידע זה נכתב על ידי ד"ר עמית כץ מנהל מחלקת כירורגית חזה ברמב"ם ופרופסור אירית בן אהרון מנהלת האגף האונקולוגי בבית חולים רמב"ם, המובילים מרכז רב תחומי לטיפול בממאירויות וושט. מרבית הניתוחים ברמב"ם מבוצעים בגישה רובטית.
למיידע נוסף לגבי ניתן לפנות ישירות לד"ר עמית כץ a_katz@rambam.health.gov.il
איתור מנתח
תכירו את הניתוח הרובוטי של דה וינצ'י

מערכת זרועות
הזרועות כוללת מפרקים קטנים, שיודעים לחקות את תנועת כף היד של המנתח ומאפשרות לו טווח תנועה רחב ויכולות לתמרן באזורים צרים ורגישים בדיוק רב. המערכת כוללת מנגנון לביטול הרעד העדין שקיים לנו ביד באופן טבעי.

מערכת ראיית תלת מימד HD D3
הרובוט מצויד מערכת ראיה תלת מימדית מתקדמת, דרכה המנתח רואה את איזור הניתוח בהגדלה וברזולוציה גבוהה, המאפשרים לו לבצע פעולות עדינות ומדויקות.
קונסולת המנתח
הרופא המנתח נמצא לצידך בחדר הניתוח, יושב בקונסולת הניתוח של דה-וינצ', המאפשרת לו שליטה מלאה על מכשור שמשמש לביצוע הניתוח.



