סרטן צוואר הרחם
סרטן צוואר הרחם הוא מחלה שניתנת למניעה, לאבחון מוקדם ולטיפול יעיל, עם אחוזי ריפוי מצוינים במיוחד כאשר היא מתגלה בזמן.
כאשר הטיפול דורש התערבות כירורגית, הטכנולוגיה הרפואית של היום מאפשרת לנו להציע פתרונות מתקדמים המפחיתים את הכאב ומקצרים את זמן ההחלמה. מערכת הניתוח הרובוטית "דה וינצ'י" (daVinci) הפכה לסטנדרט טיפולי מוביל בניתוחים גניקולוגיים אונקולוגיים. היא מאפשרת למנתח להסיר את הגידול בדיוק מירבי דרך חתכים זעירים בלבד, תוך שמירה טובה יותר על עצבים ורקמות בריאות, ומאפשרת לך לחזור לשגרה מהר ככל האפשר.
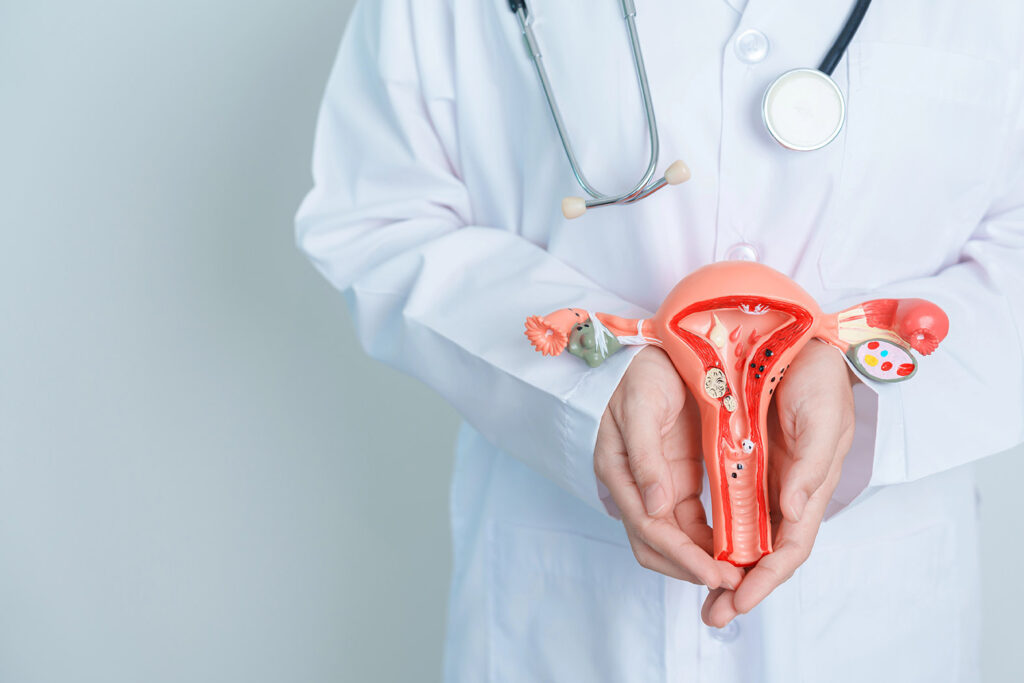

מהו סרטן צוואר הרחם (Cervical Cancer) ?
כדי להבין את המחלה ואת הטיפול בה, יש להכיר תחילה את המיקום בו היא מתרחשת ואת האופן שבו היא מתפתחת.
היכן המחלה מתחילה?
צוואר הרחם (Cervix) הוא החלק התחתון והצר של הרחם, בצורת גליל, המחבר בין גוף הרחם לבין הנרתיק (תעלת הלידה). לאזור זה יש תפקיד ביולוגי דינמי: זהו אזור המפגש בין שני סוגי תאים שונים (תאי הנרתיק ותאי הרחם). אזור המפגש הזה, הנקרא "אזור המעבר" (Transformation Zone), הוא המקום בו התאים מתחלקים ומשתנים באופן תדיר, ולכן הוא המקום ה"מועד לפורענות" שבו מתחילים רוב השינויים הסרטניים.
הגורם למחלה והקשר הייחודי ל-HPV
סרטן צוואר הרחם מתפתח כאשר תאים בריאים באזור זה משנים את צורתם ותפקודם, הופכים לתאים בלתי תקינים ומתחלקים ללא שליטה. בניגוד לסוגי סרטן גינקולוגיים אחרים (כמו סרטן הרחם או השחלות) הקשורים לעיתים לגנטיקה משפחתית, סרטן צוואר הרחם הוא ייחודי בכך שהוא נגרם כמעט באופן בלעדי על ידי גורם חיצוני: וירוס הפפילומה האנושי (HPV). מאחר והוירוס מועבר באמצעות מגע מיני, המחלה קשורה באופן ישיר לפעילות מינית (בעבר או בהווה).
איך וירוס הופך לסרטן?
חשוב להבין את המנגנון הזה, שכן הוא שונה מהותית מסרטנים אחרים. הוירוס חודר אל תוך תאי צוואר הרחם ומשלב את החומר הגנטי שלו בתוך ה-DNA של התא האנושי. כתוצאה מכך, מנגנון הבקרה הטבעי של התא משתבש. התא מפסיק "להקשיב" להוראות הגוף שמורות לו מתי להתחלק ומתי למות, ומתחיל להתרבות בצורה פראית.
ההבדל הקריטי: בין "טרום-סרטן" ל"סרטן פולשני"
סרטן צוואר הרחם הוא מחלה שמתפתחת לאט (במשך שנים), וחשוב מאוד להבחין בין שני המצבים העיקריים שלה, שכן הטיפול בהם שונה לחלוטין:
- מצב טרום-סרטני: בשלב זה, התאים הלא-תקינים נמצאים רק בשכבה החיצונית (הציפוי) של צוואר הרחם. הם טרם חדרו לרקמות העמוקות.
- הטיפול: לרוב פשוט, מקומי (כמו צריבה או כריתת לולאה – (LEEP ומטרתו למנוע התפתחות סרטן.
- סרטן פולשני: זהו המצב בו התאים הסרטניים הצליחו לחדור את "קרום הבסיס" ולהיכנס אל תוך רקמת צוואר הרחם העמוקה. משם, יש להם פוטנציאל להתפשט לבלוטות הלימפה ולאיברים סמוכים.
- הטיפול: בשלב זה נדרשת בדרך כלל התערבות כירורגית משמעותית יותר (כריתת רחם רדיקלית), וכאן באים לידי ביטוי היתרונות של הניתוח הרובוטי.
שכיחות וגיל
סרטן צוואר הרחם נחשב לאחד מסוגי הסרטן השכיחים ביותר בקרב נשים ברחבי העולם (מקום רביעי בשכיחותו). בישראל, שיעור התחלואה בסרטן פולשני נמוך יחסית בהשוואה למדינות המערב, אך קיימת עלייה בשיעור המצבים הטרום-סרטניים.
מי נמצאת בסיכון? המחלה יכולה להופיע בטווח גילאים רחב, אך ההתפלגות האופיינית היא:
- מצבים טרום-סרטניים: שכיחים יותר בקרב נשים צעירות בגיל הפוריות (שנות ה-20 וה-30 לחייהן).
- סרטן פולשני: שכיח יותר בגילאים מבוגרים יותר (סביב גיל 40-50 ומעלה), לרוב כתוצאה מהדבקה בוירוס שהתרחשה שנים רבות קודם לכן ולא טופלה.
נתונים אלו מדגישים את החשיבות הקריטית של בדיקות הסקר (משטח צוואר הרחם): גילוי בשלב הטרום-סרטני בגיל צעיר מאפשר טיפול פשוט המונע את התפתחות הסרטן בגיל מבוגר יותר.
"למה זה קרה לי?" – שאלות, מיתוסים ורגשות אשם
קבלת אבחנה של סרטן או מצב טרום-סרטני היא תמיד מטלטלת, אך במקרה של סרטן צוואר הרחם, היא מלווה לעיתים קרובות במטען רגשי ייחודי. העובדה שהגורם למחלה הוא וירוס המועבר ביחסי מין (HPV), מעוררת אצל נשים רבות שאלות קשות הנוגעות לאינטימיות, לזוגיות ולתחושת אשמה עצמית.
חשוב לעצור, לנשום עמוק ולהפריך את המיתוסים שמייצרים דאגה מיותרת. הבנת העובדות הרפואיות יכולה להעניק שקט נפשי רב בתקופה זו.
המיתוס: "אם גיליתי את המחלה עכשיו, נדבקתי לאחרונה"
העובדה: לא בהכרח, ולרוב להפך. אחת התכונות המתעתעות של וירוס הפפילומה היא היכולת שלו להיות במצב "רדום" (Latent) בגוף במשך שנים רבות, ואף עשרות שנים. רוב האוכלוסייה הבוגרת הפעילה מינית (כ-80%) נחשפת לוירוס בשלב כלשהו בחיים. אצל רוב הנשים, מערכת החיסון מתגברת על הוירוס ומסלקת אותו ללא ידיעתן. אולם אצל חלק מהנשים, הוירוס נותר בגוף במצב רדום ("ישן") מבלי לגרום לכל נזק או תסמין. התפרצות המחלה כעת יכולה לנבוע מ"התעוררות" של וירוס שנרכש לפני שנים רבות. לכן, גילוי המחלה כעת אינו מעיד על הדבקה חדשה, ובוודאי שאינו מהווה הוכחה לבגידה או לחוסר נאמנות של בן הזוג הנוכחי.
"למה הווירוס התעורר דווקא אצלי?
השאלה המדעית המרכזית היא לא "מי נדבקה" (כי רוב הנשים נדבקות), אלא מדוע אצל אישה אחת הווירוס נעלם, ואצל אחרת הוא גרם לשינוי סרטני. כאן נכנסים לתמונה "גורמים מסייעים", שעלולים להחליש את ההגנה המקומית של צוואר הרחם ולאפשר לווירוס לפעול:
- עישון: זהו גורם סיכון משמעותי ביותר. מחקרים מוכיחים כי תוצרי הפירוק של הטבק מגיעים דרך מחזור הדם לריר צוואר הרחם ופוגעים ביכולת של התאים החיסוניים באזור להילחם בווירוס. נשים מעשנות נמצאות בסיכון גבוה יותר באופן משמעותי להתפתחות סרטן צוואר הרחם לעומת נשים שאינן מעשנות.
- מערכת חיסונית מוחלשת: נשים הנוטלות תרופות לדיכוי חיסוני או סובלות ממחלות הפוגעות במערכת החיסון, חשופות יותר לפעילות הוירוס.
אין מקום לאשמה עצמית
חשוב לזכור: ההדבקה ב-HPV היא כמעט בלתי נמנעת למי שמקיים אורח חיים נורמטיבי. זהו "סיכון מקצועי" של להיות אדם בוגר ופעיל. אין מקום להאשמה עצמית או להאשמת בן הזוג. המיקוד כעת צריך להיות בטיפול ובהחלמה, מתוך ידיעה שהרפואה המודרנית יודעת להתמודד עם המצב ביעילות גבוהה.
נורות אזהרה: תסמינים שמחייבים בדיקה
אחד האתגרים הגדולים באבחון סרטן צוואר הרחם הוא שבשלביו המוקדמים ביותר (ובמצבים טרום-סרטניים), הוא לרוב אינו גורם לכאב או לתסמינים כלשהם. זו הסיבה שבדיקות סקר שגרתיות (משטח צוואר הרחם/Pap Smear) הן קריטיות כל כך – הן מאפשרות לזהות את הבעיה כשהיא עדיין "שקטה".
עם זאת, ככל שהמחלה מתקדמת, הגוף מתחיל לשדר סימני אזהרה. הכרת התסמינים וערנות לשינויים בגוף יכולה להציל חיים. אם את חווה אחד או יותר מהתסמינים הבאים, מומלץ לפנות לבדיקת רופא נשים בהקדם:
- דימום וגינלי חריג: זהו התסמין הנפוץ והמשמעותי ביותר. כל דימום שאינו חלק מהמחזור החודשי הרגיל דורש בירור, כולל:
- דימום בין ווסתות.
- דימום כבד או ממושך מהרגיל בזמן הווסת.
- דימום (אפילו קל) לאחר גיל המעבר (מנופאוזה).
- דימום לאחר יחסי מין: תסמין ספציפי מאוד לסרטן צוואר הרחם, המעיד על רגישות של רקמת צוואר הרחם למגע.
- הפרשות וגינליות חריגות: הפרשה מימית, דמית, או בעלת ריח רע שאינה חולפת.
- כאבים: כאבים באגן, בגב התחתון, או כאב במהלך קיום יחסי מין.
תסמינים אלו יכולים להיגרם גם מבעיות אחרות שאינן סרטן (כמו דלקות או זיהומים), אך רק בדיקה רפואית תוכל לשלול את הסיכון ולהעניק לך שקט נפשי.
אבחון וקביעת שלב המחלה
כאשר עולה חשד לסרטן צוואר הרחם (בעקבות תסמינים או משטח פאפ לא תקין), יש לבצע סדרת בדיקות מסודרת. המטרה היא כפולה: ראשית, לאשר את הימצאות הסרטן (אבחנה), ושנית, להבין בדיוק מהו היקף המחלה (Staging). מידע זה הוא קריטי, שכן הוא זה שיקבע האם הטיפול הנכון הוא ניתוח (הסרת הגידול) או שילוב של קרינה וכימותרפיה.
האישוש הפתולוגי: קולפוסקופיה וביופסיה
האבחנה הסופית אינה מתבצעת על סמך בדיקת פאפ בלבד, אלא דורשת בדיקת רקמה מעמיקה:
- קולפוסקופיה: בדיקה בה הרופא מתבונן בצוואר הרחם באמצעות מיקרוסקופ מיוחד (קולפוסקופ) המגדיל את התמונה ומאפשר לזהות את האזורים החשודים.
- ביופסיה: במהלך הקולפוסקופיה, הרופא נוטל דגימת רקמה קטנה מהאזור החשוד. דגימה זו נשלחת למעבדה פתולוגית כדי לקבוע האם מדובר בשינויים טרום-סרטניים או סרטניים, ומהי דרגת הממאירות שלהם.
קביעת שלב המחלה באמצעות דימות
לאחר שהתקבלה אבחנה של סרטן, השלב הבא הוא להבין: האם הגידול ממוקם רק בצוואר הרחם, או שהוא התפשט? לשם כך משתמשים בבדיקות דימות מתקדמות, המהוות את "המפה" עבור המנתח לקראת הניתוח הרובוטי:
- MRI אגן: הבדיקה המדויקת ביותר להערכת הגידול המקומי. היא מאפשרת לראות את גודל הגידול המדויק ואת היחס שלו לאיברים הסמוכים (כמו שלפוחית השתן והמעי).
- PET-CT: בדיקה כל-גופית שמטרתה לשלול או לאשש התפשטות של גרורות לאזורים מרוחקים יותר בגוף או לבלוטות לימפה מרוחקות.
חשיבות הדימות לתכנון הניתוח: בדיקות אלו הן ה"אור ירוק" לניתוח. אם הדימות מראה שהמחלה ממוקמת בצוואר הרחם (ובאזור האגן הקרוב), הרי שהמטופלת מתאימה לניתוח כריתה רדיקלית בגישת דה-וינצ'י.
מהם שלבי המחלה?
אחר קבלת תוצאות הבדיקות, הרופא יגדיר את המחלה באחד מארבעה שלבים עיקריים (לפי דירוג FIGO הבינלאומי). שלב המחלה הוא המצפן שיקבע את הטיפול:
- שלב 1 (Stage I): הסרטן מוגבל לצוואר הרחם בלבד (זהו השלב המקומי).
- המשמעות הטיפולית: זהו השלב האידיאלי לטיפול ניתוחי (כריתת רחם רדיקלית) באמצעות הרובוט, עם סיכויי ריפוי מצוינים.
- שלב 2 (Stage II) ושלב 3 (Stage III): הסרטן פרץ את גבולות צוואר הרחם והתפשט לרקמות סמוכות באגן או לבלוטות הלימפה, אך לא לאיברים מרוחקים (זהו השלב האזורי).
- המשמעות הטיפולית: בשלב 2 לעיתים ניתן עדיין לנתח, אך בשלבים מתקדמים יותר הטיפול המרכזי הוא לרוב שילוב של קרינה וכימותרפיה.
- שלב 4 (Stage IV): הסרטן התפשט לאיברים סמוכים (כמו שלפוחית השתן או המעי) או שלח גרורות לאיברים מרוחקים כמו הריאות או הכבד (זהו השלב המרוחק).
- המשמעות הטיפולית: הטיפול הוא מערכתי ומטרתו להאריך חיים ולשמר איכות חיים.
האם כדאי לבצע כריתה מניעתית?
רבות מהמטופלות המאובחנות עם שינויים טרום-סרטניים מתקדמים (CIN 2/3) או סרטן בשלב התחלתי מאוד, שואלות אותנו: "אם סיימתי ללדת, מדוע לא להסיר את הרחם וצוואר הרחם ובכך למנוע את הסיכון לחלוטין?"
זוהי שאלה כבדת משקל, והתשובה משתנה מאישה לאישה. ההחלטה תלויה לא רק במצב הרפואי היבש, אלא גם בשלב בחיים, בתחושות האישיות ובמצב הבריאותי הכללי.
הגישה השמרנית: טיפול מקומי (קוניזציה)
במקרים רבים של טרום-סרטן, הליך קצר ופשוט של כריתת אזור השינוי בצוואר הרחם בלבד (קוניזציה / LEEP) מספיק בהחלט. פעולה זו מסירה את הנגע במלואו, משמרת את הרחם ומאפשרת מעקב פשוט, ללא צורך בניתוח גדול.
מתי נשקול כריתת רחם כפעולה מניעתית?
למרות יעילות הטיפול המקומי, ישנם מצבים בהם הרופא ימליץ, או המטופלת תבחר, לבצע ניתוח כריתת רחם (Hysterectomy) כפתרון דפיניטיבי (מוחלט), גם אם הסרטן טרם התפשט:
- חזרת המחלה: כאשר השינויים הטרום-סרטניים חוזרים שוב ושוב למרות טיפולים מקומיים חוזרים.
- מגבלות אנטומיות: כאשר מבנה צוואר הרחם לא מאפשר מעקב תקין או ביצוע קוניזציה נוספת בצורה בטוחה.
- שילוב בעיות רפואיות: נשים הסובלות, בנוסף לממצא בצוואר הרחם, גם מבעיות כמו שרירנים (מיומות), דימומים ווסתיים כבדים או צניחת רחם. במקרים אלו, ניתוח אחד פותר את כל הבעיות ומשפר דרמטית את איכות החיים.
- הגורם הנפשי: נשים שסיימו את תוכנית הילודה ואינן מעוניינות לחיות בחרדה מתמדת בין בדיקות מעקב ("מתי זה יחזור?"), עשויות לבחור בניתוח כדי להסיר את האיבר הנגוע ולהשיג שקט נפשי מלא.
אם הוחלט על כריתת רחם מניעתית, מערכת דה-וינצ'י היא הפתרון האידיאלי. היא מאפשרת לבצע את הפעולה המניעתית ("להוציא את הכל") אך במינימום פגיעה גופנית, ללא חתך גדול בבטן, ותוך חזרה מהירה לשגרה מלאה.
הטיפול הניתוחי: כריתת רחם רדיקלית ברובוט דה וינצ'י
כאשר מאובחן סרטן צוואר הרחם בשלביו המוקדמים, הטיפול המקובל והיעיל ביותר הוא ניתוח להסרת הגידול. עם זאת, בשונה מכריתת רחם רגילה, הניתוח האונקולוגי בצוואר הרחם הוא מורכב יותר ונקרא "כריתת רחם רדיקלית" (Radical Hysterectomy).
בניתוח זה, המנתח נדרש להסיר לא רק את הרחם וצוואר הרחם, אלא גם את הרקמות התומכות סביבם ולטפל בבלוטות הלימפה באגן (באמצעות כריתה או דגימת "בלוטת הזקיף", בהתאם לשלב המחלה). האזור המנותח הוא צפוף ומורכב, ונמצא בסמיכות קריטית לעצבים האחראים על תפקוד שלפוחית השתן והתפקוד המיני.
כאן בא לידי ביטוי היתרון הדרמטי של הניתוח הרובוטי: מערכת ה"דה וינצ'י" מעניקה למנתח ראייה תלת-ממדית בהגדלה עצומה ויכולת תנועה עדינה ומדויקת העולה על יד האדם. דיוק זה מאפשר לבצע את הכריתה הרדיקלית ביסודיות תוך שמירה מקסימלית על העצבים העדינים, ובכך להפחית את הסיכון לפגיעה באיכות החיים העתידית שלך.
לקריאה מעמיקה יותר, עברי לדף >> כריתת רחם אונקולוגית
האם יידרש טיפול נוסף לאחר הניתוח?
אחת המטרות המרכזיות של הניתוח, מעבר להסרת הגידול עצמו, היא לספק לרופאים מידע מדויק על אופי המחלה. הרחם, צוואר הרחם ובלוטות הלימפה שהוצאו בניתוח נשלחים לבדיקה פתולוגית תחת מיקרוסקופ.
תוצאות הבדיקה יקבעו את המשך הדרך:
- ללא טיפול נוסף: במקרים רבים, כאשר הבדיקה הפתולוגית מאשרת שהגידול הוסר במלואו, ש"שולי הניתוח" נקיים ושאין מעורבות של בלוטות הלימפה – הניתוח הוא הטיפול היחיד הנדרש. מכאן והלאה תהיי במעקב רפואי בלבד.
- טיפול משלים: אם הפתולוג יזהה גורמי סיכון מסוימים (כגון מעורבות של בלוטות לימפה או התפשטות מיקרוסקופית מעבר לצוואר הרחם), הצוות הרפואי עשוי להמליץ על טיפול נוסף כדי להקטין את הסיכון לחזרת המחלה. טיפול זה עשוי לכלול קרינה (רדיותרפיה) לאזור האגן, ולעיתים שילוב עם כימותרפיה.
סיכויי ההחלמה והריפוי
מעבר להחלמה מהניתוח עצמו (עליה ניתן לקרוא בדף כריתת רחם אונקולוגית), השאלה החשובה ביותר היא: מהם סיכויי הריפוי מהמחלה?
כאן הנתונים חד-משמעיים ומעודדים מאוד. סרטן צוואר הרחם נחשב לאחד מסוגי הסרטן עם אחוזי הריפוי הגבוהים ביותר, בתנאי שהוא מאובחן בשלבים מוקדמים (כאשר הגידול ממוקם עדיין בצוואר הרחם או ברחם בלבד).
הסטטיסטיקה מדברת בעדך
על פי נתוני המכון הלאומי לסרטן בארה"ב (NCI) ומאגרי המידע העולמיים, שיעור ההישרדות ל-5 שנים (המדד המקובל לריפוי מסרטן) בשלבים המוקדמים הוא גבוה במיוחד:
- במצבים טרום-סרטניים: כאשר השינויים מתגלים ומטופלים לפני שהפכו לסרטן פולשני, שיעור הריפוי הוא כמעט 100%.
- בשלב האזורי: כאשר הסרטן לא התפשט מחוץ לצוואר הרחם או הרחם, שיעור ההישרדות עומד על למעלה מ-91%.
- בשלב הממוקם (מקומי): כאשר הסרטן התפשט לרקמות סמוכות או לבלוטות הלימפה באגן, הטיפול מורכב יותר (משלב ניתוח וקרינה), ושיעור ההישרדות ל-5 שנים עומד על כ-60%.
- בשלב המרוחק: כאשר הסרטן התפשט לאיברים מרוחקים (כגון ריאות או עצמות), הטיפול הוא מערכתי ומטרתו להאריך חיים ולשמר איכות חיים. שיעור ההישרדות במצב זה הוא כ-19%.
נתונים אלו מדגישים את החשיבות של הטיפול הכירורגי המדויק להסרת הגידול בשלמותו.
החיסון
סרטן צוואר הרחם הוא מחלה ייחודית בנוף האונקולוגי: זהו כמעט סוג הסרטן היחיד בעולם שיש נגדו חיסון יעיל, מוכח וזמין. החיסון (בישראל נהוג להשתמש ב"גרדסיל-9") מבוסס על חלקיקים המחקים את המעטפת של וירוס הפפילומה (ללא הוירוס החי עצמו), ובכך הוא "מאמן" את מערכת החיסון לזהות ולהשמיד את הוירוס האמיתי עוד לפני שהוא חודר לתאים ומחולל שינויים סרטניים.
למי מומלץ להתחסן?
- גילאי בית הספר: היעילות הגבוהה ביותר של החיסון היא כאשר הוא ניתן בגיל צעיר, טרם החשיפה הראשונה לוירוס (לפני תחילת הפעילות המינית). בישראל הוא ניתן בשגרה בכיתות ח'.
- נשים בוגרות (עד גיל 45): גם נשים שכבר קיימו יחסי מין יכולות להפיק תועלת מהחיסון. גם אם נחשפת בעבר לזן אחד של הוירוס, החיסון יגן עלייך מפני שאר הזנים המסוכנים שטרם נחשפת אליהם.
האם החיסון מחליף את הצורך בבדיקות?
חד משמעית לא. החיסון מפחית דרמטית את הסיכון (הוא מכסה את הזנים האחראים לכ-90% מהמקרים), אך אינו מגן ב-100% מפני כל זני הוירוס הקיימים. לכן, גם נשים שהתחסנו חייבות להמשיך ולבצע את בדיקות הסקר השגרתיות (משטח צוואר הרחם / Pap Smear) לגילוי מוקדם. השילוב של חיסון ובדיקות סקר הוא ההגנה הטובה ביותר שקיימת.
השליחות שלך: להגן על הדור הבא
אם את מתמודדת כעת עם המחלה או עם מצב טרום-סרטני, יש לך תובנה שאין לאחרים. את יודעת עד כמה ההתמודדות הזו מורכבת. יש לך את הכוח להפוך את הניסיון האישי שלך למסר מציל חיים עבור הבנות שלך, הנכדות שלך, החברות שלך וכל אישה יקרה לליבך. המליצי להן להתייעץ עם רופא הנשים לגבי החיסון. המודעות שאת תפיצי יכולה למנוע מהן לעבור את מה שאת עוברת כעת.
איתור מנתח
תכירו את הניתוח הרובוטי של דה וינצ'י

מערכת זרועות
הזרועות כוללת מפרקים קטנים, שיודעים לחקות את תנועת כף היד של המנתח ומאפשרות לו טווח תנועה רחב ויכולות לתמרן באזורים צרים ורגישים בדיוק רב. המערכת כוללת מנגנון לביטול הרעד העדין שקיים לנו ביד באופן טבעי.

מערכת ראיית תלת מימד HD D3
הרובוט מצויד מערכת ראיה תלת מימדית מתקדמת, דרכה המנתח רואה את איזור הניתוח בהגדלה וברזולוציה גבוהה, המאפשרים לו לבצע פעולות עדינות ומדויקות.
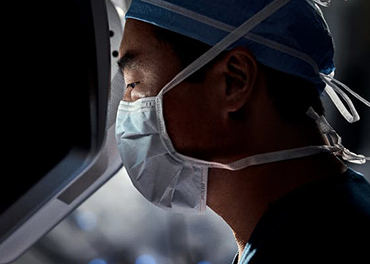
קונסולת המנתח
הרופא המנתח נמצא לצידך בחדר הניתוח, יושב בקונסולת הניתוח של דה-וינצ', המאפשרת לו שליטה מלאה על מכשור שמשמש לביצוע הניתוח.




